Vađenje korijena zuba: kada se radi odvojeno, koji su rizici i kako izgleda oporavak
Što se podrazumijeva pod “vađenjem korijena” i zašto se radi odvojeno
Vađenje korijena zuba označava ekstrakciju korijenskog dijela zuba u situaciji kada kruna zuba više nije prisutna ili nije restaurabilna, a u čeljusti je ostao jedan ili više fragmenata korijena. Najčešće se radi o zaostalom korijenu nakon frakture krune uslijed karijesa, traume ili opsežnog gubitka tvrdih zubnih tkiva, rjeđe o fragmentu korijena koji je ostao nakon prethodnog vađenja. Klinički cilj zahvata nije “izvaditi što više”, nego ukloniti patološki ili problematični dio uz maksimalno očuvanje okolne kosti i mekih tkiva, osobito kada postoji plan protetske rehabilitacije ili implantološkog liječenja.
Odvojeno vađenje korijena izvodi se i u slučajevima kada je preostali korijen izvor periapikalne upale, ponavljanih epizoda boli, fistule ili otoka, kao i kada korijen ometa sanaciju susjednih zuba ili stabilnost budućeg nadomjestka. U selektiranim okolnostima korijenski fragment može biti ostavljen in situ (primjerice, ako je duboko intraosealan, potpuno asimptomatski i bez radioloških znakova patologije), ali takva odluka mora biti strogo indicirana, dokumentirana i praćena kontrolama.
Dijagnostički kriteriji koji određuju plan zahvata
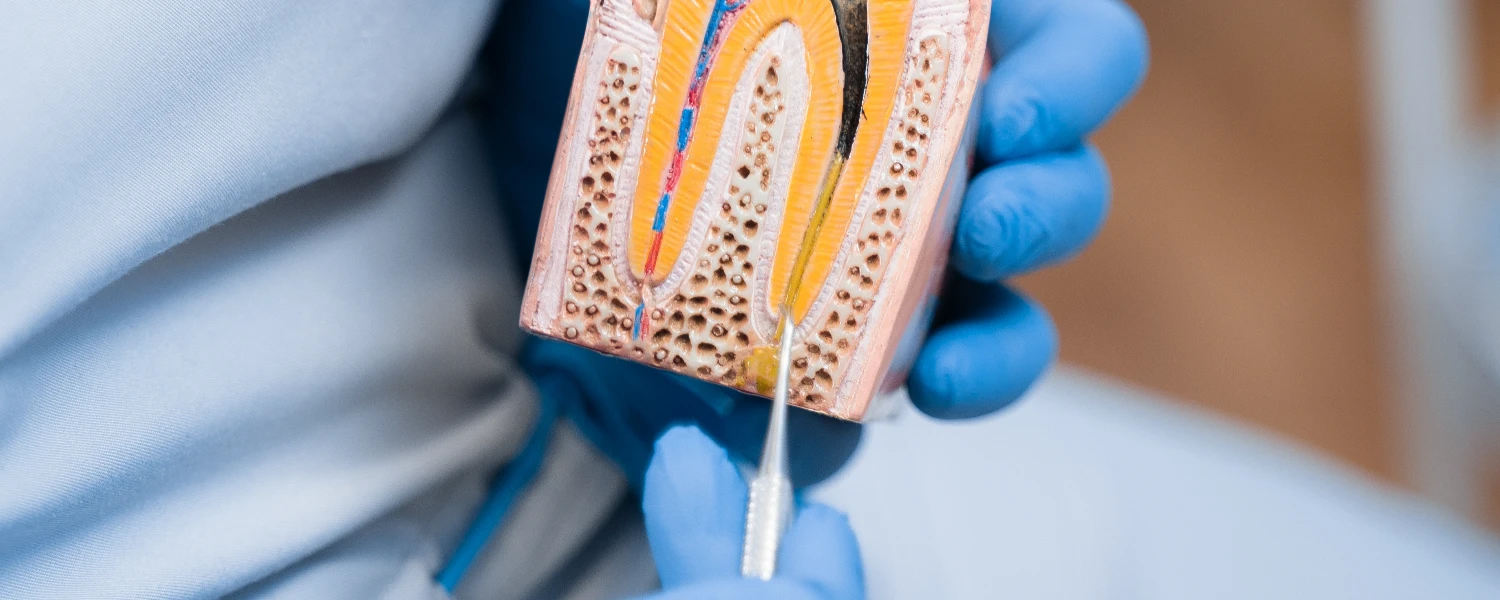
Planiranje ekstrakcije korijena započinje procjenom tri ključne komponente: anatomije korijena, stanja okolnih tkiva i rizika za susjedne anatomske strukture.
Anatomija korijena uključuje duljinu i zakrivljenost, broj korijena, eventualne divergirajuće vrškove te stupanj resorpcije kosti oko korijena. Subgingivalni ili intraosealni korijeni zahtijevaju drukčiji pristup u odnosu na korijen koji je djelomično izložen i moguće ga je luksirati standardnim instrumentima.
Stanje tkiva procjenjuje prisutnost akutne upale, apscesa ili granulacijskog tkiva, parodontnu potporu, širinu keratinizirane gingive i kvalitetu sluznice. Aktivna infekcija ne mora biti kontraindikacija za zahvat, ali bitno mijenja taktiku: naglasak je na drenaži, kontroli izvora i smanjenju traume, uz pažljivo postoperativno praćenje.
Rizik za anatomske strukture je posebno važan u gornjoj čeljusti zbog maksilarnog sinusa te u donjoj čeljusti zbog mandibularnog kanala i mentalnog foramena. Procjena se primarno radi radiološki: standardno periapikalnom snimkom, a u kompleksnijim situacijama CBCT-om, kada je potrebno trodimenzionalno sagledati odnos korijena prema sinusu ili živcu, kao i debljinu vestibularne kosti.
Kada je moguće jednostavno vađenje, a kada je potreban kirurški pristup
Jednostavnije vađenje korijena moguće je kada postoji dovoljno koronalnog dijela korijena za hvatište, kada je alveolarna kost već djelomično resorbirana (što smanjuje retenciju), te kada je korijen relativno ravan i bez izraženih anatomskih “sidrišta”. U tim situacijama cilj je minimalnim luksacijskim pokretima proširiti periodontalni prostor i izvaditi korijen uz što manje oštećenja alveole.
Kirurško vađenje je potrebno kada je korijen duboko, kada je fragilan i sklon dodatnoj frakturi, kada je korijen blizu sinusa ili živca, ili kada je riječ o višekorijenskim zubima s razdvojenim korijenima koji se ne mogu izvaditi kao cjelina. Kirurški pristup tipično uključuje formiranje mukoperiostalnog režnja, selektivno uklanjanje male količine kosti (osteotomija) te po potrebi separaciju korijena ili fragmentaciju korijenskog dijela. Kod planiranja implantata posebna se pažnja posvećuje očuvanju stijenki alveole i stabilnosti mekih tkiva.
Najvažniji rizici i moguće komplikacije
Rizici vađenja korijena ovise o lokalnoj anatomiji i tehnici. Najčešća intraoperativna komplikacija je fraktura korijena na manje fragmente. To samo po sebi nije katastrofa, ali produljuje zahvat i povećava traumu tkiva, a u nekim situacijama može dovesti do odluke da se mikroskopski fragment ostavi ako bi njegovo agresivno traženje uzrokovalo veće oštećenje kosti.
U gornjoj čeljusti relevantan je rizik oroantralne komunikacije, osobito kod gornjih premolara i molara, kada su vrškovi korijena u neposrednoj blizini dna sinusa. Klinički se to može manifestirati prolaskom zraka ili tekućine, a zahtijeva jasan protokol zbrinjavanja i kontrole.
U donjoj čeljusti najvažniji je rizik iritacije ili ozljede n. alveolaris inferior ili n. mentalis, što se može očitovati trncima, utrnulošću ili promijenjenom osjetljivošću. Većina neuroloških smetnji, kada se dogode, bude prolazna i povezana s edemom, ali svaki takav simptom zahtijeva preciznu dokumentaciju i kontrolu.
Postoperativno su najčešće komplikacije krvarenje, infekcija i alveolitis. Krvarenje je očekivano neposredno nakon zahvata, ali postaje problem kada je kontinuirano ili se ponovno aktivira. Infekcija se obično manifestira progresivnim otokom, bolom koji se pojačava iz dana u dan, osjetljivošću regionalnih limfnih čvorova i povišenom temperaturom. Alveolitis se tipično javlja 2–4 dana nakon ekstrakcije, često uz neugodan zadah i intenzivnu bol zbog gubitka ugruška; češći je nakon traumatskih zahvata i kod pušača.
Kako izgleda oporavak: očekivani tijek po fazama
Oporavak nakon vađenja korijena treba promatrati kroz faze cijeljenja. U prvih 24 sata formira se krvni ugrušak koji je temelj cijeljenja. U tom periodu je ključno izbjeći mehaničku destabilizaciju ugruška. Blaga do umjerena bol je očekivana, kao i minimalno “curenje” krvi prvih nekoliko sati.
Između 2. i 4. dana oteklina može dosegnuti maksimum, osobito nakon kirurškog pristupa. U toj fazi bol bi trebala biti stabilna ili se postupno smanjivati. Ako se bol naglo pojača nakon početno urednog tijeka, uz osjećaj “prazne rane” i neugodan zadah, treba razmišljati o alveolitisu.
Od 5. do 10. dana tipično dolazi do smirivanja mekotkivnih simptoma. Rana se epitelizira, a eventualni šavovi se po potrebi uklanjaju prema kliničkom nalazu. Unutar nekoliko tjedana koštano tkivo prolazi kroz fazu remodeliranja; potpuna koštana reorganizacija traje znatno dulje, što je važno u planiranju implantacije ili protetske sanacije. Ako se planira implantat, procjena očuvanosti alveole i eventualna potreba za augmentacijom postavlja se već u fazi planiranja, a ne tek nakon vađenja.
Kada je potreban kontrolni pregled i što zahtijeva brzu intervenciju
Kontrolni pregled je indiciran kada se bol pojačava nakon 48–72 sata umjesto da se smanjuje, kada se razvije progresivni otok, kada postoji gnojni iscjedak ili povišena temperatura, te kada se javi kontinuirano krvarenje koje ne prestaje uz kompresiju. Posebnu pažnju zahtijevaju simptomi koji upućuju na oroantralnu komunikaciju te bilo kakva promjena osjeta u području usne, brade ili jezika.
Vađenje korijena zuba kao odvojeni zahvat indicirano je kada je korijenski ostatak nerestaurabilan, kada je izvor upale ili kada ometa plan rehabilitacije. Odabir tehnike (minimalno invazivno ili kirurški) proizlazi iz anatomije korijena, stanja okolnih tkiva i odnosa prema sinusu ili živcu. Najvažniji rizici uključuju frakturu korijena, oroantralnu komunikaciju, neurološke smetnje te postoperativne komplikacije poput infekcije i alveolitisa. Oporavak je u pravilu predvidiv kada je zahvat dobro planiran i atraumatski izveden, uz strukturirano praćenje simptoma i pravodobne kontrole u slučaju odstupanja od očekivanog tijeka.

