Zubni implantati: preduvjeti (kost, gingiva, opće zdravlje) i najčešći razlozi odgode zahvata
Biološka osnova implantološke terapije i važnost preduvjeta
Zubni implantat je intraosealna nadoknada koja preuzima ulogu korijena zuba te služi kao nosiva osnova za protetsku suprastrukturu. Ključ uspjeha je stabilna oseointegracija, odnosno dugoročno funkcionalno i biološki prihvatljivo sučelje između površine implantata i vitalne kosti. Oseointegracija nije samo “mehaničko držanje”, nego proces cijeljenja i remodeliranja kosti pod utjecajem lokalnih i sistemskih čimbenika. Zbog toga preduvjeti za implantaciju obuhvaćaju volumen i kvalitetu kosti, stabilnost i fenotip mekih tkiva te kontrolu općih zdravstvenih i ponašajnih rizičnih čimbenika.
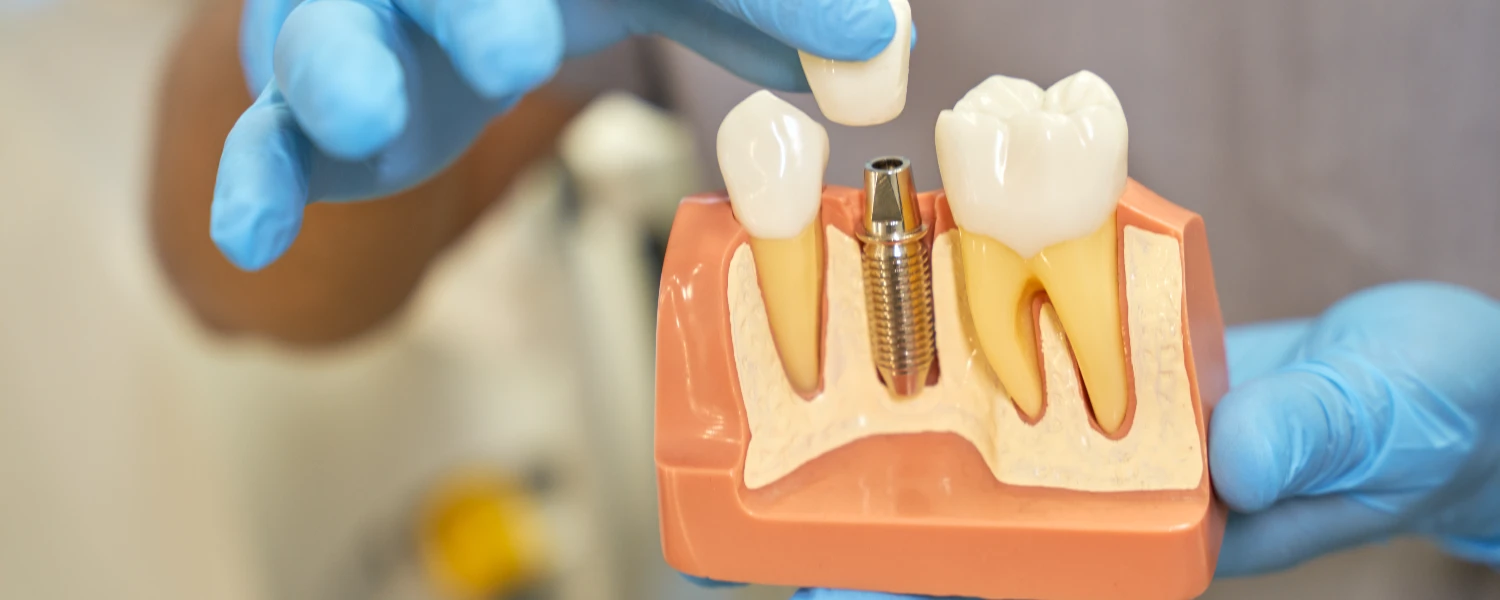
Odgoda zahvata u implantologiji najčešće nije znak “kompliciranja”, nego mjera povećanja predvidivosti. Odgoda se koristi kada neposredna implantacija nosi previsok rizik neuspjeha oseointegracije, periimplantnih upala ili estetski nepovoljnog ishoda, osobito u vidljivoj zoni.
Preduvjeti vezani uz kost: volumen, kvaliteta i anatomijska ograničenja
Procjena kosti uključuje dimenzije alveolarnog grebena (širinu i visinu), gustoću i strukturu kosti te odnos prema anatomijskim strukturama. U gornjoj čeljusti najčešće ograničenje predstavlja maksilarni sinus u posteriornom segmentu, dok je u donjoj čeljusti to mandibularni kanal te mentalni foramen u području premolara. Procjena se oslanja na klinički pregled i radiološku analizu; u kompleksnijim slučajevima CBCT je koristan jer omogućuje trodimenzionalnu procjenu širine grebena, vestibularne ploče i odnosa prema kritičnim strukturama.
Volumen kosti mora omogućiti postavljanje implantata u protetski povoljnu poziciju. Implantat postavljen “gdje ima kosti”, ali izvan protetski idealne osi, povećava rizik biomehaničkih komplikacija, nepovoljnog emergencijskog profila i teže higijenske kontrole. Stoga nedostatak kosti često ne znači samo “manje milimetara”, nego i nemogućnost postavljanja implantata u funkcionalno i estetski prihvatljiv položaj bez prethodne regeneracije.
Kvaliteta kosti utječe na postizanje primarne stabilnosti, što je važno za odabir protokola opterećenja. Mekša trabekularna kost u stražnjem segmentu gornje čeljusti može zahtijevati modificirani pristup (dulje vrijeme cijeljenja, drugačiji dizajn implantata ili augmentaciju), dok izrazito gusta kortikalna kost može povećati rizik pregrijavanja tijekom preparacije i zahtijeva strožu kontrolu kirurške tehnike.
Preduvjeti vezani uz gingivu i meka tkiva: fenotip, keratinizacija i stabilnost ruba
Meka tkiva oko implantata imaju dvojaku ulogu: biološku (barijera prema mikroorganizmima) i funkcionalno-higijensku (omogućavanje čišćenja i stabilan rub sluznice). Klinički je važan fenotip (tanki ili debeli), količina i kvaliteta keratinizirane gingive/sluznice, vestibularna dubina i prisutnost mišićnih trakcija ili frenuluma u zoni implantata.
Tanki fenotip povezan je s većim rizikom recesije i estetskih kompromisa, osobito u prednjem segmentu. Nedostatak stabilnog keratiniziranog pojasa može otežati održavanje higijene, povećati sklonost upali i nelagodi pri četkanju. U takvim situacijama razmatraju se mekotkivne korekcije (npr. povećanje volumena ili keratinizacije) prije ili tijekom implantološke faze, ovisno o planu i lokalnim uvjetima.
Stanje okolnih zuba i parodonta također je dio preduvjeta: aktivna parodontna upala povećava rizik periimplantnih komplikacija jer implantat ne “štiti” od loših higijenskih i upalnih uvjeta; naprotiv, periimplantna tkiva mogu biti osjetljivija na kroničnu upalu.
Opće zdravlje i navike: čimbenici koji odlučuju o tajmingu
Sistemski čimbenici ne znače automatsku zabranu implantacije, ali često određuju hoće li zahvat biti odgođen dok se stanje ne stabilizira. Nekontrolirani dijabetes je klasičan primjer stanja koje može usporiti cijeljenje i povećati rizik infekcije; implantacija se u pravilu planira kada je metabolička kontrola zadovoljavajuća. Pušenje povećava rizik komplikacija cijeljenja i periimplantnih upala te se često navodi kao razlog odgode ili strožeg protokola (dulje cijeljenje, pojačan maintenance).
Posebnu kategoriju čine lijekovi i terapije koje utječu na metabolizam kosti (antiresorptivi i srodne terapije) te stanja koja kompromitiraju imunološki odgovor. U takvim situacijama planiranje obuhvaća procjenu rizika, eventualnu prilagodbu protokola i jasnu strategiju praćenja.
Najčešći razlozi odgode zahvata: što se odgađa i zašto
Odgoda implantacije najčešće proizlazi iz jedne od sljedećih skupina razloga:
Nedostatak kosti i potreba za regeneracijom
Kada širina ili visina grebena nije dovoljna za protetski vođeno postavljanje implantata, indicira se augmentacija (horizontalna, vertikalna ili kombinirana) ili sinus lift u stražnjem segmentu gornje čeljusti. Odgoda omogućuje sazrijevanje grafta i stabilizaciju volumena prije ugradnje implantata. Dentelin primjerice obrađuje augmentaciju kao rješenje kada nema dovoljno kosti za implantate, što ilustrira koliko je taj razlog u praksi čest.
Aktivna infekcija ili potreba za sanacijom izvora upale
Implantacija u prisutnosti nekontrolirane infekcije povećava rizik ranog neuspjeha. U praksi se odgađa dok se ne sanira parodontna upala, endodontske lezije susjednih zuba ili infekcija u ekstrakcijskom području. Ponekad se može planirati imedijatna implantacija u strogo selektiranim uvjetima, ali kada su lokalni uvjeti nepovoljni (gnojna infekcija, veliki defekti stijenki, loša mekotkivna kvaliteta), odgođeni pristup je predvidiviji.
Nepovoljni mekotkivni uvjeti u estetskoj zoni
U prednjem segmentu mala razlika u volumenu mekih tkiva može rezultirati recesijom ili sivkastim prosijavanjem suprastrukture. Odgoda se koristi za stabilizaciju mekih tkiva nakon ekstrakcije, oblikovanje profila ili planirane mekotkivne zahvate koji povećavaju predvidivost estetskog ishoda.
Medicinski razlozi i optimizacija općeg stanja
Odgoda je opravdana kada je potrebno stabilizirati dijabetes, prilagoditi terapije koje povećavaju rizik komplikacija, ili provesti dodatnu obradu kod komorbiditeta. U praksi se često radi o upravljanju rizikom, a ne o apsolutnoj kontraindikaciji.
Okluzijski i biomehanički razlozi
Parafunkcije (npr. bruksizam), nepovoljna okluzija ili plan opsežne protetske rehabilitacije mogu zahtijevati odgodu kako bi se prvo stabilizirala okluzija, izradio protetski plan i osiguralo da implantati budu postavljeni u optimalnom međučeljusnom odnosu.
Što znači “dobar kandidat”: integrirana procjena i protetski vođena implantologija
Procjena kandidata nije zbroj pojedinačnih kriterija, nego integracija: restorativna vrijednost, higijenski kapacitet, parodontna stabilnost, anatomske granice i protetski cilj. Moderni standard je protetski vođeno planiranje: najprije se definira završna pozicija krunice ili mosta, a zatim se planira položaj implantata i eventualna regeneracija. Time se smanjuje potreba za kompromisima koji kasnije povećavaju rizik periimplantnih problema ili otežavaju održavanje.
Preduvjeti za ugradnju zubnih implantata obuhvaćaju adekvatan volumen i kvalitetu kosti, stabilna meka tkiva i kontrolirano opće zdravstveno stanje uz procjenu navika i rizika. Najčešći razlozi odgode zahvata su potreba za augmentacijom ili sinus liftom, sanacija infekcije i stabilizacija parodontnog statusa, optimizacija mekotkivnih uvjeta u estetskoj zoni te medicinski i okluzijski čimbenici. Odgoda implantacije je u pravilu dio racionalnog, predvidivog protokola kojim se smanjuje rizik ranog neuspjeha i povećava dugoročna stabilnost implantološko-protetskog rješenja.

